メンタルヘルス・ストレスチェック
ストレスチェック結果の集団分析を解説!見方と活用方法・事例も紹介

目次
ストレスチェック結果を集団分析する目的とは?
企業は、ストレスチェックの実施後、集団としてのストレス傾向を知ることで、職場環境の改善へ取り組むことを目的として、結果を集団単位ごとに集計・分析する必要があります。
集団単位とは、部署/部門別、男女別、年齢別など企業が設定する集団です。設定する際は、個人が特定されないよう1つの集団は10人以上とする必要があります。(偶然要素を厳密に排除するために、統計学的有意性の観点では1つの集団は20人以上がよいとされています。)
集団分析結果、当該部署の業務内容、労働時間、人間関係、労働環境などを総合的に見て、対策が必要な部署の抽出を行ったり、ストレスが低い部署の背景を分析して、よい事例を他部署にも展開したりと、働きやすい職場作りにつなげましょう。
ストレスチェックの実施をお考えの方は、低コストでお手間をかけない弊社サービス「ストレポ」を一度ご覧ください
集団分析の見方を解説!
ここでは、ストレスチェックの集団分析結果の読み解き方を、下記の一例で解説します。
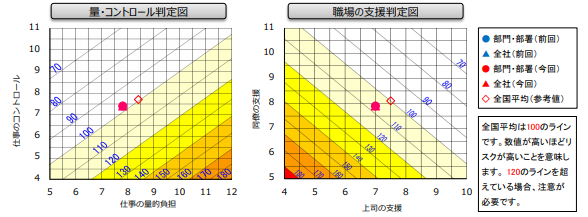
【「仕事の量—コントロール」判定図、「職場の支援」判定図】

1.図の読み方
図の中の赤枠の点は、標準的な職場の値(これまでの調査における平均値)です。斜めの線の値(図の中の数字)は、標準的な職場の値を100とした場合の健康リスクの度合いを表し、点数が高いほど〝健康リスクが高い職場〟ということになります。
例えば、健康リスク120は平均よりも健康リスクが20%高く、健康リスク80は平均よりも健康リスクが20%低いということになります。
2.各判定図の読み取り
職場の点数がどのライン上にあるかをみて、健康リスクの数値を読み取ります。点がラインとラインの間に位置している場合は中間値とします。
【「仕事の量—コントロール」判定図】※左図
「仕事の量的負担」が高いほど、また、仕事の自由度や裁量権など「仕事のコントロール度」が低いほどストレスが高くなります。
つまり、点数が高い=図の右下に行くほど、自分で仕事をコントロールできず、仕事量が多くなり、それに比例して健康リスクが高くなることを示しています。この例の職場は97点となります。
【「職場の支援」判定図】※右図
「上司の支援」も「同僚の支援」も低いほどストレスが高くなります。つまり、点数が高い=図の左下に行くほど、同僚からも上司からも支援が少なく、それに比例して健康リスクが高くなることを示しています。この例の職場では107点となります。
3.総合的な健康リスクの算出
それぞれの判定図で読み取った健康リスクを総合して、当該の職場における仕事のストレスによる健康リスクを計算します。計算方法は、2つの健康リスクを掛け算し100で割ります。
この例の職場では、
97×107÷100=104
となり、健康リスクが平均より4%高いことが分かります。
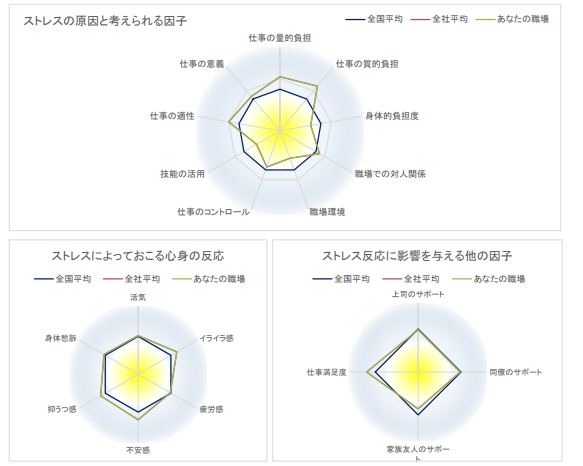
職場のストレスプロフィールをチェック!
個人結果と同じく、一般的に職場としてのストレスプロフィールは項目ごとにレーダーチャートとして表示されます。レーダーチャートは、外側へ向かう凸部分は高リスク、内側に向かう凹部分は低リスクとなります。
各項目は、以下の3分類で表示されます。
A 仕事上のストレスの原因
B ストレスによる心身の反応
C ストレスに影響を与えるその他の因子
判定図の「健康リスク」とは?
判定図から読み取れる「健康リスク」とは、現在の職場における仕事のストレス要因が、どの程度従業員の健康に影響を与える可能性があるかの目安になります。
従業員の健康への影響とは、ストレス反応(憂うつや不安)、検査の異常値、病気の発生率、休業の可能性、医療費の増加などで、対策によって健康リスクを100(平均)以下に改善できれば、従業員だけでなく、企業や健康保険組合にとっても大きな利益があると予想されます。
「健康リスクの値がいくつを超えたら対策が必要か」という基準はありませんが、現状よりも健康リスクを少しでも低下させる努力が必要です。値が150を超えるケースでは健康問題が顕在化している例が多く、早急な改善が必要となります。
健康リスクを低下させるためには平均よりも劣っている項目について対策を進めることがポイントになります。職場環境、人間関係、作業内容などを改善し、仕事のストレス要因を少しでも低減する努力をしましょう。
集団分析を活用したストレス対策の流れ
1.まず、判定図や職場のストレスプロフィールで劣っている項目をもとに「仕事量の割に仕事の自由度が少ない」など、職場のストレス問題の特徴を検討しましょう。その際、これらの項目はあくまでもストレスチェックを行った従業員の主観の合計であることを念頭に置きましょう。
2.次に、実際の職場において、それが具体的にどのような問題として生じているのかを実地調査しましょう。実地調査の方法は、産業医や衛生管理者の職場巡視、該当職場の上司や従業員からのヒアリングなどがあります。
3.これらの情報を元に、可能性のあるストレス要因として、できるだけ具体的な内容をリストアップします。例えば「生産ラインの作業スピードが早く、作業員が短時間でもラインを離れることが困難である」などです。ストレス要因は下記のように分けて整理するとよいでしょう。
① 仕事の量や複雑さの問題
② 仕事の自由度や裁量権の問題
③ 職場の人間関係やサポートシステムの問題
4.リストアップされたストレス要因に対して、それぞれ、該当職場の上司・産業医・衛生管理者・人事労務担当者などで話し合い、実現可能な改善計画を立てます。効果的な対策になるよう、従業員も参加できるようにするとよいでしょう。
5.対策を立てた後は、計画通り実行されているか、実施上の問題は起きていないか、進捗状況を定期的に確認します。
6.対策後はその効果を評価しましょう。医療費や疾病休業などに対する効果は、半年から数年の観察期間が必要です。
ストレス対策の例をご紹介!
ここでは、パターン別にストレス対策の例をご紹介します。
「仕事の量的負担」が多い場合
①「仕事の量的負担」への対策は、生産性に結びついていない余分な作業を減らすことです。例えば、運転前後の機械のチェックポイント数を軽減するなどの工夫があります。
② 仕事の進め方に問題があると「仕事の量的負担」感が増加するため、作業が円滑にできるように改善することが重要です。逆に、仕事量が多いはずなのに「仕事の量的負担」の値が低めであった場合は、スムーズに仕事が進む環境が整っているといえます。
③ 実質的な労働時間が1日10時間未満(週50時間相当、月残業時間50〜60時間相当)になるよう計画を立て、効率のよい作業方法を工夫してもらいましょう。
「仕事の量的負担」と比較して「仕事のコントロール」が低い場合
① 自由度や裁量権など「仕事のコントロール」を増やすということは、個々の能力を発揮できる機会を作ることです。「仕事の量的な負担」や「職場環境」、仕事の進め方に対して、従業員または作業グループが自ら問題を検討し改善していく意思決定ができるような工夫をしましょう。
② 仕事の目標、作業の見通し、作業の位置付けなどが、職場のメンバー間で共有できる工夫をすることで「仕事コントロール」は改善します。
③ OJT(※)や技能研修の機会を作ることも「仕事のコントロール」を増やすことにつながります。
(※)OJT…on-the-job trainingの略。職場にいる従業員を職務遂行の過程で訓練すること。
「上司の支援」「同僚の支援」が低い場合
① 上司が多忙なゆえ報告や調整がしづらくなり「上司の支援」が低下するケースがよく見られます。また、トラブルが多い職場では「上司の支援」の必要性が増え、相対的に「上司の支援」が低くなります。できるだけ従業員が支援を必要としたときは、すぐに相談できる環境を作りましょう。
② 職場グループ内で情報共有の機会を増やすことも上司や同僚の支援につながります。また、サブリーダーを置くなどして上司の代わりができるように工夫することも対策の一つです。
③ 職場が分散していたり、職場内のレイアウトによって上司や同僚の支援を低下させている場合があります。コミュニケーションがフラットかつ円滑にできるように職場のレイアウトなどを工夫しましょう。
④ 不公平感は職場の人間関係の悪化を招き、職場の支援を低下させる原因になります。上司から部下へのきちんとした説明をしたり、オープンで公平な態度によって不公平感が生じないように気をつけましょう。管理監督者への教育や研修を通じて「上司の支援」を改善させることもできます。
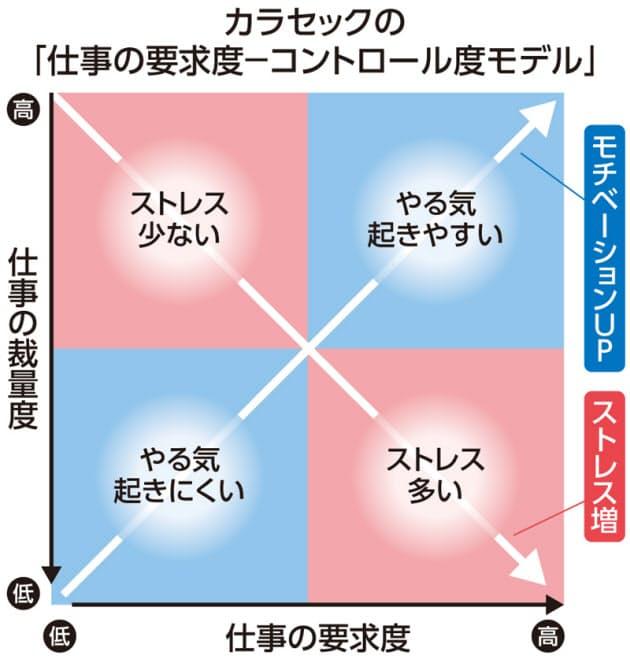
参考!カラセックの「仕事の要求度‐コントロール度モデル」
ここで、スウェーデンの心理学者カラセックが提唱した、「仕事の要求度―コントロールモデル」を紹介します。このモデルでは、仕事のストレスがメンタルにいかに影響を与えるかという関係性を明確に示しています。仕事の要求度(仕事量や責任)が高く、仕事のコントロール(自由度や裁量権)が低いとストレス負荷が大きいとされ、いかに「仕事の要求度」と「仕事のコントロール度」のバランスをとることが重要なのかが分かります。
また、努力レベルが高く、それに見合う報酬が低いと、同様にストレス負荷が大きいといわれています。
基本料金+1人500円でストレスチェックに関わる業務を全面的にサポート!「ストレポ」のご案内はこちら
そのお悩み、Dr.健康経営に相談してみませんか?
「従業員数が初めて50名を超えるが、なにをしたらいいかわからない…」
「ストレスチェックを初めて実施するので不安…」
そんなお悩みを抱える労務担当者の方はいませんか?
Dr.健康経営では、産業医紹介サービスを中心にご状況に合わせた健康経営サポートを行っております。
些細なことでもぜひお気軽にご相談ください。





