健康経営・職場改善
職業病は労災認定の対象?種類や基準、企業ができる予防・対策方法を解説


職業病とは、業務に起因して引き起こされる疾病のことです。従業員が業務において負傷したり病気にかかったりした場合、職業病として労災認定される場合があります。職業病の原因は多岐にわたり、その症状もさまざまです。
本記事では職業病の概要、種類や症状、労災認定の基準、職業病を予防するために企業ができる対策方法などを解説します。
目次
職業病(業務上疾病)とは
職業病は特定の仕事に携わることでかかる病気のことですが、労働基準法においては業務上疾病、医学用語では職業上疾病と呼ばれます。例えば、業務で化学物質を扱うことによる中毒症状や職場の騒音による難聴、手を使う業務を長期的に行うことで生じる頸肩腕障害などが代表的な職業病です。
職業病は労災保険の給付対象となる場合があります。ただし、労災と見なされる疾患は厚生労働省によって決められており、その基準を満たさない場合には労災保険を受けられません。たとえ仕事に起因する疾患の可能性があっても自己判断で労災認定することは不可能です。
職業病の種類

職業病にはさまざまな種類があります。一般的に職業病の原因となるのは、化学物質、物理的要因、がん原性物質、粉じん、細菌やウイルス、長時間労働、業務上の負傷などです。厚生労働省が比較表として職業病一覧を公開しているため参考にしてください。(※)
※出典:職業病一覧比較表:厚生労働省
化学物質による疾病
化学物質による疾病とは化学物質、および化合物にさらされる業務に起因し、かつ厚生労働大臣が定める疾病をいいます。大量の化学物質にさらされたり、長期的、慢性的に化学物質のばく露を受けたりした場合に発祥しやすい疾病です。ばく露とは化学物質にさらされ、吸い込んだり食べたりして体内に取り込んでしまうことをいいます。
呼吸器疾患や皮膚疾患、皮膚炎、鼻炎、胸膜炎、酸素欠乏症などが症状として現れます。化学物質過敏症も職業病の1つです。
たとえ化学物質が微量だったとしても、頭痛や吐き気、粘膜刺激や皮膚炎などが起こることがあります。化学物質の種類だけでなく従業員の体質によっても症状の有無や程度に差が生じるため、他の疾患との鑑別が難しい傾向があります。
物理的要因による疾病
物理的要因による疾病とは、紫外線や赤外線、レーザー光線、マイクロ波、電離放射線、高圧室内作業、潜水作業、騒音、超音波といった物理的な要因による疾病のことです。気圧の低い場所における業務、夏場の炎天下における業務、寒冷な場所における業務、高熱物体または低音物体の取り扱いによって生じた疾病も含まれます。
症状としては眼疾患や皮膚疾患、急性放射線症、肺炎、造血器障害、骨壊死、潜函病、潜水病、難聴、手指などの組織壊死、高山病、航空減圧症、熱中症、凍傷、熱傷などが見られます。
がん原性物質による疾病
がん原性とはがんを誘発する性質のことです。がん原性物質による疾病とは、作業で取り扱う発がん性物質に起因する疾病をいいます。例えば、がん原性物質であるベンジジン、β-ナフチルアミン、4-アミノビフェニル、4-ニトロジフェニルは尿路系腫瘍を引き起こすことがあります。
ビスエーテルやベンゾトリクロライドは肺がん、石綿は肺がんまたは中皮腫、ベンゼンは白血病を引き起こす物質です。塩化ビニルにさらされると、肝血管肉腫または肝細胞がんが引き起こされる可能性があります。電離放射線は白血病、肺がん、皮膚がん、骨肉腫、甲状腺がん、多発性骨髄腫といった多岐にわたる疾病の原因となります。
粉じんを吸い込むことが原因による疾病
粉じんとは物の破砕や堆積などによって発生、または飛散する物質のことです。トンネル建設や金属などの研磨、鋳造などの作業の際には、粉じんが発生しやすくなります。粉じんが飛散するような業務によるじん肺症、またはじん肺法に規定する疾病は職業病に該当します。
じん肺とは粉じんを長期にわたって多量に吸い込むことで、肺が繊維増殖性変化(組織が繊維化硬くなって弾力性を失うこと)を起こす疾患のことです。初期には咳、痰、息切れが症状として現れ、進行すると呼吸困難が起こります。最初は自覚症状が出にくく、数年から数十年かけて気づかないうちに進行するのがじん肺の特徴です。
細菌やウイルスなどの病原体による疾病
細菌やウイルスなどの病原体に起因する疾病が、職業病として認められる場合もあります。例としては患者の診察や看護、介護、研究といった目的で病原体を取り扱う業務を行うケースです。動物やその死体、獣毛、革、古物などを取り扱う業務によって引き起こされる伝染性疾患なども対象です。
湿潤地での業務に起因するレプトスピラ症(急性熱性疾患)、屋外業務に起因するツツガムシ病(ダニの一種により媒介される疾患)なども職業病に含まれます。業務による感染だと認められた場合、新型コロナウイルスの感染も労災保険の給付対象です。
長時間労働が起因となる疾病
長時間労働による疾病も職業病として認定されています。長時間労働は、脳や心臓の疾患、精神障害、過労自殺などを引き起こす要因です。
脳や心臓の疾患では脳血管出血、くも膜下出血、脳梗塞、高血圧性脳症、心筋梗塞、狭心症、心停止(心臓性突然死を含む)もしくは解離性大動脈瘤などの疾病が挙げられます。長時間労働はメンタルヘルスの不調を原因に休職、離職、精神障害、時には過労自殺まで引き起こしかねません。厚生労働省では労働者が長く健康に働ける社会を目指し、長時間労働削減に向けた取り組みを行っています。
業務上の負傷による疾病
業務上の負傷による疾病とは、業務上の負傷に起因して第一次的に引き起こされた疾病、およびその疾患との間に相当の因果関係が認められる疾病のことです。業務上における脳、脊髄および神経系の負傷による皮膚、筋肉、骨および胸腹部臓器などの疾患などが該当します。
労災として認められるケースは、労働者が労働契約に基づいて事業主の支配下にあった場合など、業務遂行性が認められる状況で発生した負傷のみです。例えば通勤途中であってもプライベートな用事のために寄り道していた場合の負傷では、労災として認定されません。
職業病も労災の対象になる?

職業病は労災認定の対象となる可能性があります。認定の基準やうつ病の労災認定、うつ病の要因などを以下で解説します。
厚生労働省における精神障害の労災認定基準
厚生労働省の精神障害の労災認定基準は以下の3つです。
- ・労災認定の対象疾病と診断されたこと
- ・発症前のおおむね6カ月以内に、業務による強い心理的負荷を受けたと認められること
- ・業務以外の心理的負荷や個体的要因によって発症したとはいえないこと
強い心理的負荷の判定は、業務上の傷病や重大事故、業務に関連する性犯罪、長時間労働といった特別な出来事の有無で判断されます。事故や災害、仕事の失敗や過重な責任の発生、対人関係の不和など、具体的な出来事に対する総合評価によって判断される場合もあります。
うつ病も労災認定になる可能性がある
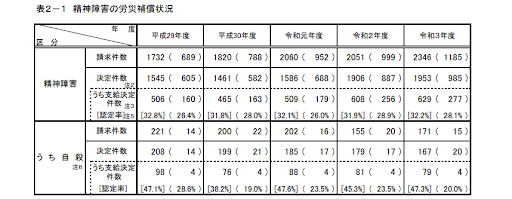
※画像引用: 精神障害の労災補償状況|厚生労働省
近年ではうつ病などの精神疾患も労災認定されるケースが少なくありません。令和3年度(2021年度)において精神障害による労災補償の請求件数は2,346件にのぼりました。厚生労働省による決定件数(同年度に労災審査が決定した件数)は1,953件であり、そのうち労災認定された支給決定件数は629件でした。認定率は32.2%となり、おおよそ3割が労災として認定されていることが分かります。(※)
うつ病の要因|企業内で注意すべきこと
うつ病の要因となるのは過大なノルマや責任、長時間労働、ハラスメントといった人間関係の問題などです。近年ではメンタルヘルスの疾患を訴える労働者が増えており、企業としては労災リスクの低減に取り組むことが必要です。
従業員のメンタルヘルス管理には、産業医との連携を密にすることも有効です。産業医とは労働衛生の専門的立場から、従業員が健康的に働くための指導や助言を行う医師のことです。産業医のサポートがあれば、従業員の不調を予防・早期発見しやすくなります。
産業医について詳しくは下記の記事を参考にしてください。
産業医とは?設置基準や仕事内容、報酬相場や探し方まで徹底解説!
職業病を予防・対策するために企業ができること
職業病を予防するために企業ができることは、職場環境の改善、健康診断の実施、面接指導の実施、産業医による職場巡視、ストレスチェックを行うことなどです。
職場環境の改善
職場環境の改善によって従業員の職業病の予防や対策が可能です。仕事場が快適で安全だと健康被害が発生しにくく、従業員のストレスも減らせます。仕事内容を見直して危険性がある作業については安全管理を徹底するとともに、必要があればノルマの軽減や衛生環境の改善などを行いましょう。
また、改善において特に大切なのは長時間労働の是正です。長時間労働は職業病を引き起こす大きな要因の一つで、肉体的にも、精神的にも疾患を引き起こします。どのような業種でも発生し得る長時間労働を是正することは、職場環境の改善の第一歩といえるでしょう。
健康診断の実施
労働安全衛生法第44条では、従業員に対して健康診断を実施することを事業者の義務として定めています。従業員が健康診断を定期的に受けることは、不調の早期発見につながるため、企業にとって職業病を予防できる手段の一つでもあるのです。
仮に健康診断の実施を怠ってしまうと、従業員は、各自の体調に異変を感じるまで健康チェックを行わない可能性もあります。
業務によって従業員が心身に不調をきたせば通院や治療が必要となり、企業が負担しなくてはならない医療費が増加します。過重労働の慢性化や劣悪な労働環境を放置することは企業にとって経済上のリスクです。
健康診断について詳しくは下記の記事も参考にしてください。
会社が行うべき健康診断の内容と流れを解説!
面接指導の実施
産業医などの医師による面接指導を実施することで、職業病の予防や対策が可能です。健康診断結果に異常の所見がある従業員や、長時間労働者、高ストレス者、メンタルヘルス不調者、休職または復職希望者は医師による面談を受けることが望ましいとされています。従業員は面談による医師の指導や助言を受けることで過重労働による重篤な健康障害を予防したり、ストレスマネジメントの方法を身につけたりすることが可能です。
・面接指導の実施部分の画像を引用する
※画像引用:過重労働による健康障害を防ぐために|厚生労働省
産業医による職場巡視を行う
労働安全衛生規則によって、産業医には担当する事業場において職場巡視を行うことが義務づけられています。産業医が直接職場を見回ることで職場の実情を正確に把握でき、必要に応じて専門的視点から事業所に指導をすることが可能です。
産業医の職場巡視では作業場の照明や気温、湿度や換気状況、清潔さ、防災、長時間労働対策、安全衛生の保護具の保管が適切かどうかなどをチェックします。職業病を防ぐために、有害業務を扱う事業所や危険作業が発生しやすい事業所では、産業医の職場巡視による安全確認が重要です。
ストレスチェックを行う
ストレスチェックとは労働者のストレスの程度を把握するために行われる、質問回答式の検査のことです。常時50人以上の従業員を使用する事業場では、1年に1回の定期的なストレスチェックを実施することが労働安全衛生法第66条によって義務づけられています。
従業員はストレスチェックを受けることで、自分自身のストレスの状態について知ることができます。高ストレス者と判断された従業員がいる場合には、産業医の面談やストレスマネジメント教育を実施することで、うつ病などのメンタルヘルス疾患を防止するようにしましょう。
ストレスチェックについて詳しくは下記の記事も参考にしてください。
ストレスチェック制度とは?義務化の背景や労働者への対応・手順や費用など詳しく解説
まとめ
職業病とは仕事を原因として起こる疾病のことをいい、労災認定の対象となり得ます。近年ではうつ病などの精神疾患でも労災として認められるケースが増えています。企業としてできる職業病の予防方法は、職場環境改善や健康診断、面接指導、職場巡視などの実施です。
職業病をはじめとした従業員の健康不調を予防するには、産業医を活用するのがおすすめです。Dr.健康経営が紹介する経験豊富なプロ産業医は、現代において増加する従業員のメンタルヘルス不調を解決するための大きな力となります。まずはお気軽にご相談ください。
そのお悩み、Dr.健康経営に相談してみませんか?
「従業員数が初めて50名を超えるが、なにをしたらいいかわからない…」
「ストレスチェックを初めて実施するので不安…」
そんなお悩みを抱える労務担当者の方はいませんか?
Dr.健康経営では、産業医紹介サービスを中心にご状況に合わせた健康経営サポートを行っております。
些細なことでもぜひお気軽にご相談ください。





